Тахикардия при гипотиреозе
(Последнее обновление: 05.10.2021)В настоящее время заболевания щитовидной железы занимают второе место среди эндокринологических патологий. Согласно статистике, женщины страдают такими болезнями в 8 раз чаще, нежели мужчины. Однако к 70 годам риск их возникновения увеличивается одинаково.
Заболевания щитовидной железы протекают с гипо- или гиперфункцией. В первом случае наблюдается недостаточная продукция гормонов, во втором – избыточная. Выраженность клинических проявлений зависит от степени нарушения уровня гормонов, наличия сопутствующих патологий, а также индивидуальных особенностей организма.
Что такое гипотиреоз
Гипотиреоз – это эндокринологическое заболевание, характеризующееся снижением работы щитовидной железы с недостаточной продукцией ее гормонов.
Патология долгое время может протекать бессимптомно; иногда возникают неспецифические признаки, такие как слабость, быстрая утомляемость, которые часто списываются на переутомление, плохое эмоциональное состояние или беременность.
Распространенность гипотиреоза у женщин среднего возраста составляет 2%, пожилого возраста – до 10%.
Функции щитовидной железы
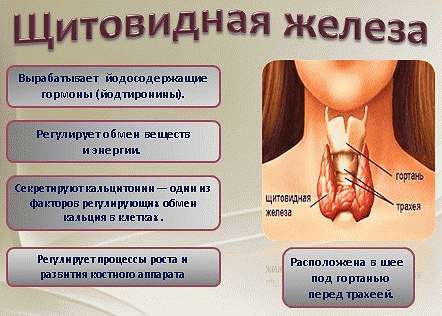
Щитовидная железа – это основной орган, поддерживающий нормальные метаболические процессы в организме. Помимо этого, щитовидная железа выполняет следующие функции:
- Обеспечение нормального роста человека, начиная с внутриутробного развития;
- Контроль над массой тела;
- Нормальная работа иммунной системы;
- Нормализация водно-солевого баланса;
- Синтез витаминов и минеральных веществ;
- Регуляция гемостаза.
Если железа перестает нормально функционировать, это отражается практически на всех системах организма. Нарушается психическое состояние, возникают сердечные заболевания, нарушение ритма, повышается риск развития ожирения и бесплодия.
Причины и классификация гипотиреоза
Гипотиреоз бывает как врожденным, так и приобретенным. Второй вариант является наиболее распространенным и встречается в 98% случаев. Причины приобретенной формы гипотиреоза следующие:
- Аутоиммунный тиреоидит – это хроническое воспаление щитовидной железы, которое провоцирует иммунная система организма;
- Частичное или полное удаление щитовидной железы, воздействие радиоактивного йода (ятрогенный гипотиреоз);
- Прием тиреостатических медикаментов в качестве лечения диффузного токсического зоба (ДТЗ);
- Острая нехватка йода в организме вследствие дефицита его в пище и воде.
Врожденная форма заболевания встречается значительно реже (в 2% случаев). Она возникает вследствие таких факторов:
- Структурные изменения щитовидной железы;
- Расстройство синтеза тиреоидных гормонов;
- Экзогенное воздействие на плод.
Пока плод развивается в организме матери, ее гормоны компенсируют их нехватку. После рождения в крови ребенка уровень гормонов резко снижается, что проявляется нарушением работы ЦНС (умственной отсталостью), плохим ростом скелета.
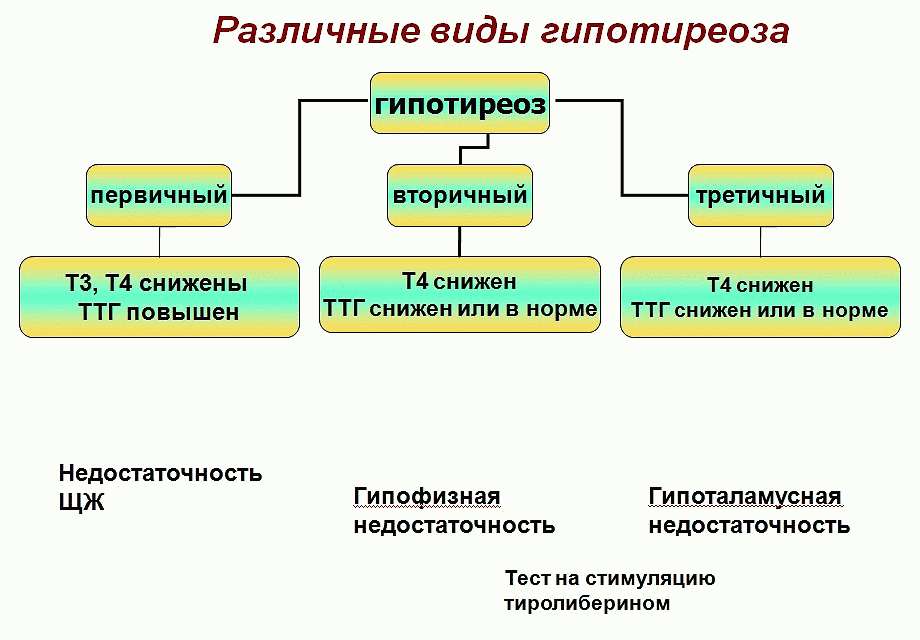
Помимо этого, выделяют следующие формы заболевания:
- Первичная;
- Вторичная;
- Третичная.
Гипотиреоз в первичной форме провоцируется воспалительными поражениями, гипоплазией щитовидной железы, наследственными нарушениями синтеза гормонов, тиреоэктомией (частичным или полным удалением щитовидной железы).
Вторичная и третичная форма заболевания развивается вследствие различных поражений щитовидной железы – опухолью, травмой, хирургическим вмешательством, облучением.
Факторы риска развития гипотиреоза
Теоретически, гипотиреоз может развиться у любого человека. Однако риск возникновения заболевания повышается, если человек имеет провоцирующие факторы. Итак, в зону риска попадают люди со следующими факторами:
- Женский пол;
- Возраст старше 60-70 лет;
- Отягощенная наследственность (люди имеющие родственников с гипотиреозом);
- Наличие в анамнезе аутоиммунных патологий (ревматоидный артрит, системная красная волчанка);
- Получение тиреостатической терапии или лечение радиоактивным йодом;
- Перенесенные хирургические вмешательства на щитовидке.
Людям, имеющим повышенный риск развития гипотиреоза, рекомендуется ежегодно проходить исследование на уровень тиреоидных гормонов в крови.
Клиническая картина гипотиреоза
В начале заболевания клиническая картина имеет неспецифические симптомы, поэтому гипотиреоз диагностируется уже при выраженном нарушении гормонального уровня.
Общие симптомы
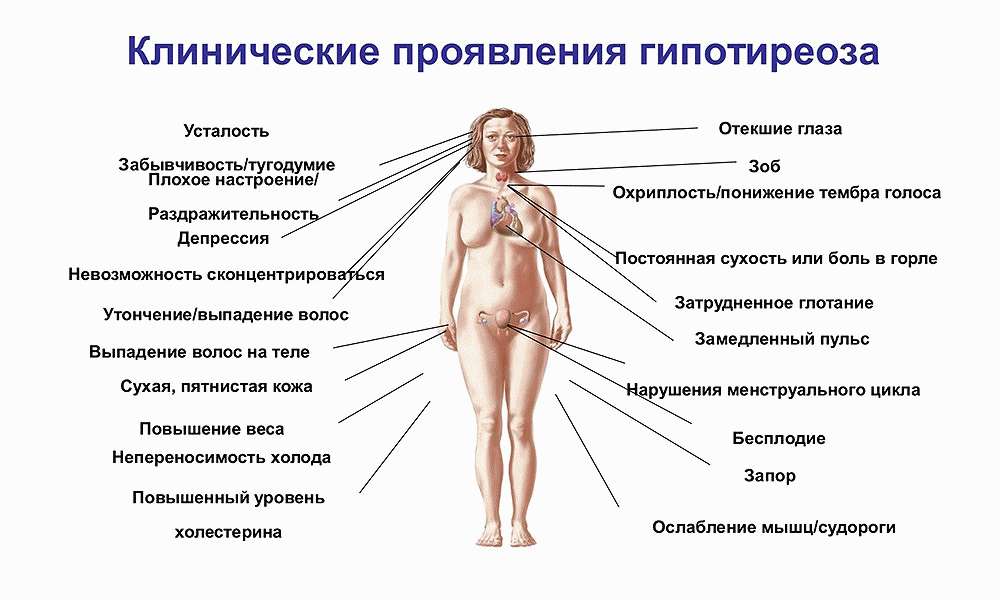
Заподозрить гипотиреоз можно по десяти признакам:
- Общая слабость, быстрая утомляемость. Является самым распространенным симптомом заболевания. Гормоны щитовидной железы нормализуют энергетический обмен, контролируют чувство сна и бодрствования. При снижении их уровня человек становится сонливым, быстро устает.
- Увеличение веса. Повышение массы тела возникает из-за того, что малое количество гормонов неспособно нормально сжигать калории и регенерировать клетки. Вследствие этого жиры не расщепляются, а уходят в запас. Второй причиной является гиподинамия – недостаточная двигательная активность.
- Ощущение холода. Ухудшение производства тепла организмом возникает вследствие замедления метаболических процессов. Озноб наблюдается у 40% людей, страдающих гипотиреозом.
- Артралгия и миалгия. Болевые ощущения в суставах и мышцах происходят вследствие катаболизма – разрушения сложных молекул для получения энергии.
- Ломкость и выпадение волос. Волосяные фолликулы имеют в своем составе стволовые клетки, имеющие короткий срок своей жизнеспособности. Низкий уровень гормонов ухудшает регенеративные процессы, поэтому структура волос нарушается – они становятся ломкими, секутся.
- Сухость кожных покровов. Сухость и раздражение кожи возникает вследствие ухудшения регенеративных процессов. Причиной этому служит снижение метаболизма в клетках эпидермиса.
- Депрессия, плохое эмоциональное состояние. Чувство тревоги, апатия, депрессия возникает вследствие снижения энергетического обмена, нарушения работы нервной системы. Также депрессивное состояние провоцирует ухудшение общего самочувствия.
- Снижение памяти и концентрации. Расстройство памяти происходит из-за нарушения работы ЦНС, расстройства метаболических процессов в головном мозге.
- Запоры. Ухудшение пищеварения и затруднение каловыведения развивается из-за замедления перистальтики на фоне сниженного уровня гормонов.
- Альгодисменорея у женщин. Выработка гормонов щитовидной железой тесно связана с продукцией половых гормонов, которые отвечают за менструальный цикл. При нарушении их работы менструации сопровождаются болевыми ощущениями, временной интервал между ними становится различным.
Симптомы субклинической формы
Субклиническим гипотиреозом называется состояние, характеризующееся нарушением уровня гормонов, но отличающееся отсутствием явной симптоматики.
Наиболее частые причины латентного гипотиреоза:
- Хронический аутоиммунный тиреоидит – воспаление щитовидной железы с последующим замещением пораженных участков соединительной тканью;
- Тиреоэктомия или резекция щитовидной железы;
- Гипо — или аплазия щитовидной железы (частичное или полное недоразвитие органа).
Клиническая картина субклинической формы заболевания достаточно скудна и неспецифична. Заподозрить ее можно при помощи следующих признаков:
- Снижение памяти и интеллекта;
- Замедление речи и движений;
- Тусклость волос;
- Ломкость ногтей;
- Склонность к депрессиям.
Для предупреждения перехода субклинической формы в явный гипотиреоз, несмотря на отсутствие симптоматики, необходимо получать соответствующую терапию.
Тахикардия при гипотиреозе
Щитовидная железа контролирует работу сердечно-сосудистой системы. При изменении уровня ее гормонов часто развивается нарушение ритма. При их повышении (тиреотоксикозе) тахикардию вызывают следующие процессы:
- Повышение активности синусового узла;
- Ускорение метаболических процессов, в результате чего увеличивается сократительная деятельность сердца.
Учащенное сердцебиение при гипотиреозе возникает редко. Обычно этот симптом сопровождает гипертиреоз.
Зачастую тахикардия при недостаточности тиреоидных гормонов является симптомом фоновых сердечных заболеваний и проявляется рефлекторно в ответ на болевой синдром.
Особенностями тахикардии в данном случае являются:
- Частота сердечных сокращений находится в пределах 90-140 уд/мин (гипертиреоз сопровождается более частым пульсом);
- Провоцирующими факторами чаще всего служат физические или эмоциональные перегрузки;
- Тахикардия при гипотиреозе не зависит от времени сна или бодрствования, изменения положения тела;
- Ощущение сердцебиения сопровождается одышкой, головокружением, дискомфортом за грудиной.
Выраженность клинических явлений зависит от степени гипотиреоза, возраста, наличия сопутствующих патологий.
Диагностика
Для выявления причин и степени заболевания, а также возможных факторов развития тахикардии, необходимо пройти целый комплекс различных обследований. Как и при любом заболевании, диагностика гипотиреоза включает в себя клинические и дополнительные методы.
Клиническая
Клиническая диагностика включает в себя простейшие методы, осуществляемые лечащим врачом. В ходе беседы и осмотра собирается первичная информация о характере заболевания и общем состоянии пациента.
| Основные исследования | Методы | Информация |
| Опрос | Сбор жалоб | Выясняются беспокоящие симптомы:
|
| Анамнез заболевания | Собирается информация о заболевании:
| |
| Анамнез жизни | Получается информация о характере образа жизни:
| |
| Осмотр | Общий осмотр | Проводится оценка:
|
| Оценка систем организма | Оценка работы систем организма:
|
Дополнительная
Этот раздел диагностики включает в себя лабораторные и инструментальные методы. Рассмотрим подробнее, какие анализы и исследования назначаются при гипотиреозе.
Лабораторная
Лабораторная диагностика включает в себя анализы биологических жидкостей организма. При гипотиреозе диагностическое значение имеют различные исследования крови.
Перечень требуемых анализов
Для диагностики патологии щитовидной железы назначаются следующие анализы:
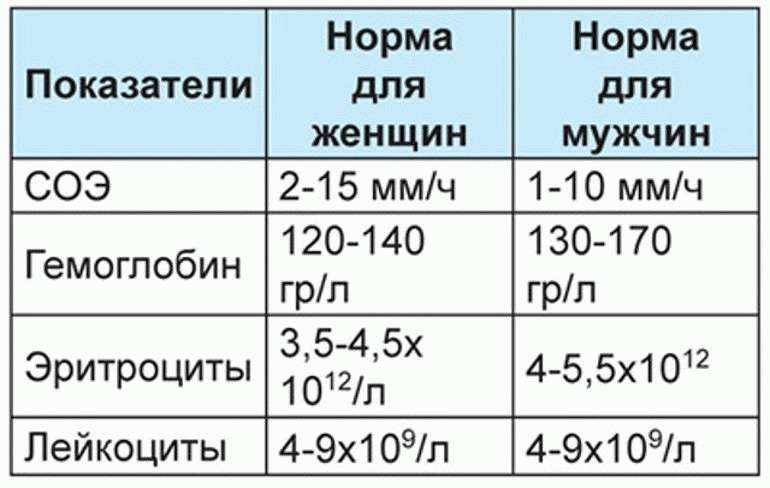
- Клинический анализ крови – большое значение имеет уровень эритроцитов, лейкоцитов, гемоглобина и СОЭ;
- Биохимический анализ крови – исследуется уровень АСТ, АЛТ, билирубина, мочевины и креатинина, холестерина;
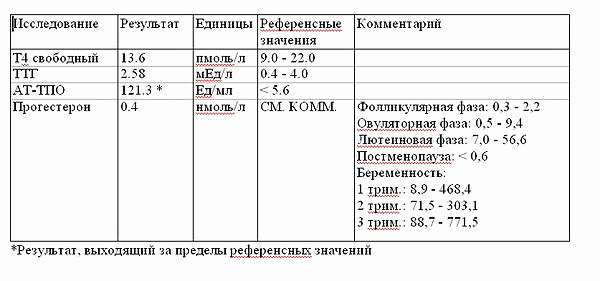
- Анализ крови на гормоны щитовидной железы – выясняется уровень ТТГ, Т3 и Т4;
- Анализ на АТ к ТПО – исследование уровня антител к тиреоидной пероксидазе (ферменту, участвующему в синтезе йодсодержащих гормонов).
Также сдаются анализы на уровень сывороточного железа, протромбина и фибриногена; назначается коагулограмма, общий анализ мочи. Но они применяются, в основном, для выявления сопутствующих патологий и не несут важной диагностической информации.
Подготовка к исследованию
Для получения достоверных результатов исследования крови необходимо соблюдать следующие правила:
- Любой анализ крови сдается натощак – это значит, что перед исследованием запрещено принимать пищу как минимум 8 часов;
- За 48 часов до исследования рекомендуется исключить из рациона жареные, жирные блюда, а также спиртосодержащие напитки;
- Сдавать кровь на анализ необходимо в утреннее время (не позже 10 часов утра);
- Накануне сдачи анализа нужно исключить чрезмерные физические нагрузки и эмоциональное перенапряжение;
- Не рекомендуется проходить какие-либо инструментальные исследования, физиопроцедуры перед сдачей крови.
Недостоверные результаты анализа крови могут спровоцировать лекарственные средства. Их прием необходимо исключить за 1,5-2 недели до исследования. В случае получения постоянной терапии отмену препаратов необходимо согласовать с лечащим врачом.
Интерпретация анализов
После исследования крови их результаты могут иметь различные цифры. Рассмотрим подробнее, что означают те или иные отклонения в анализах.
Общий или клинический анализ крови отражает уровень основных ее молекул:
- Сниженный уровень эритроцитов и гемоглобина означает, что человек страдает анемией; стадия заболевания зависит от степени отклонения этих показателей;
- Повышенный уровень лейкоцитов и СОЭ указывает на наличие воспалительного процесса в организме.
Биохимический анализ крови, в основном, позволяет судить о работе печени и почек:
- АЛТ – это фермент, содержащийся в печени, почках, меньшей степени – сердце и поджелудочной железе;
- Повышение этого показателя свидетельствует о поражении соответствующих органов;
- Повышение мочевины и креатинина свидетельствует о недостаточной работе почек, в меньшей степени – о патологии эндокринной системы;
- Увеличение уровня холестерина означает высокий риск развития атеросклероза.
Результаты анализов крови на гормоны щитовидной железы также различны. Могут наблюдаться следующие изменения:
- Повышение уровня ТТГ и нормальные показатели Т3 и Т4 говорят о субклиническом (бессимптомном) течении гипотиреоза, для предупреждения перехода в клиническую стадию необходимо начать терапию;
- Увеличение ТТГ и снижение Т4 говорят о развитии первичной формы гипотиреоза;
- Сниженный или нормальный показатель ТТГ и снижение Т4 диагностирует вторичную форму заболевания;
- Значительное снижение ТТГ и увеличение Т3 и Т4 говорят о тиреотоксикозе.

По изменению уровня антител к ТПО нельзя диагностировать гипо- или гипертиреоз. Их повышение свидетельствует об аутоиммунном поражении щитовидной железы.
Инструментальная
Инструментальные методы позволяют получить информацию о состоянии органов и поставить окончательный диагноз. Назначаются следующие исследования:
- УЗИ надпочечников, сердца и щитовидной железы – позволяет судить о структурном изменении органов и их болезнях;
- ЭКГ, холтеровское мониторирование – исследования электрической активности сердца (назначаются на предмет нарушений проводящей системы сердца, для диагностики ИБС);
- Сцинтиграфия щитовидной железы – это радиоизотопное исследование, диагностирующее структурные изменения органа; часто применяется для определения динамики лечения как гипо-, так и гипертиреоза.
Для диагностики кровоизлияния или опухоли щитовидной железы назначается компьютерная или магнитно-резонансная томография (КТ или МРТ).
Лечение
Терапия гипотиреоза включает в себя коррекцию питания и образа жизни, медикаментозное лечение; в комплексе с ними возможно применение народных методов.
Коррекция питания и образа жизни
Диета служит основой немедикаментозного лечения заболеваний щитовидки. Коррекция питания имеет следующие цели:
- Нормализация метаболических процессов;
- Коррекция веса;
- Предупреждение развития атеросклероза.
Нормализация рациона целесообразна при любых болезнях. При гипотиреозе необходимо:
- Нормализовать режим питания – принимать пищу необходимо 5-6 р/день малыми порциями;
- Соблюдать правила термообработки – разрешается варить, тушить, запекать пищу, готовить ее на пару;
- Принимать пищу в измельченном виде в целях щажения пищеварительного тракта;
- Подавать блюда рекомендуется в теплом виде, не допускается употребление слишком горячей или холодной пищи;
- Соблюдать пищевой режим – в день необходимо употреблять 1-1,5 литра жидкости;
- Ограничить потребление соли (5 г в день), исключить использование специй;
- Исключить прием алкоголя, крепкого кофе;
- Включить в рацион свежие фрукты и овощи – они обогащают организм витаминами и нормализуют кишечную перистальтику.
В рацион разрешается включать следующие продукты:
- Блюда, содержащие йод – печень трески, пикша, камбала;
- Подсушенный хлеб, постное печенье;
- Рыба и мясо нежирных сортов;
- Нежирные кисломолочные изделия, сыр;
- Гречневая, ячневая, пшенная крупы;
- Фрукты – фейхоа, киви, хурма, авокадо, виноград;
- Овощи, зелень;
- Слабый чай, свежевыжатые соки, отвар шиповника.
Полностью исключаются из меню следующие продукты:
- Овощи из семейства крестоцвентых (хрен, редька, редис);
- Продукты, содержащие большое количество животных жиров;
- Нефильтрованная вода;
- Изделия, содержащие простые углеводы (сладости, сдобные изделия);
- Грибы, бобовые;
- Соленья и копчености;
- Жирные сорта рыбы и мяса.

Медикаментозная терапия
Основой медикаментозного лечения гипотиреоза является заместительная гормональная терапия (ЗГТ) – прием препаратов, содержащих гормоны щитовидной железы. Назначается одно из следующих лекарств:
- L-тироксин в начальной дозе 50-100 мг 1 р/день утром натощак;
- Тиреоидин начинают с 0,05-0,2 г в сутки;
- Трийодтиронин 25 мкг 1 р/день за полчаса до приема пищи;
- «Тиреокомб» в начальной дозе ½ таблетки 1 раз в сутки.
Для коррекции дозировки препарата периодически сдается кровь на уровень гормонов щитовидной железы. При неэффективности одного препарата его заменяют другим.
В случае йододефицита назначаются препараты, содержащие йод. Среди них:
- «Йодбаланс» – 200 мкг в 1 р/сутки;
- «Йод-Актив» – 250 мг 1 раз в день;
- «Йодомарин» – 100-200 мкг 1 раз в сутки.

Лекарственная терапия назначается и для коррекции гемодинамических показателей:
- При периодическом повышении АД более 140 и 90 мм.рт.ст. назначается Эналаприл («Энап») 5 мг 1 р/сутки или Лозартан («Лозап») 50 мг 1 р/сутки.
- При тахикардии назначается Бисопролол («Конкор») 2,5-5 мг 1 р/сутки или Метопролол («Эгилок») 50-100 мг 2 р/сутки.
- При выявлении железодефицитной анемии назначаются железосодержащие препараты – «Феррум Лек», «Гемофер», «Мальтофер».
Традиционные методы
В качестве лечения гипотиреоза широко применяются методы народной медицины. Рассмотрим некоторые рецепты:
- Настойка крапивы двудомной. Взять 200 г сырья, залить 1 литром 40% спирта или водки и дать настояться 14 дней. Затем принимать 2-3 раза в сутки перед приемом пищи.
- Чай с дурнишником. Взять 15 г семян растения, залить 300 мл воды и поставить на медленный огонь. Прокипятить несколько минут, процедить и употреблять по 100 мл 3 р/день.
- Отвар грецких орехов. Очистить 5 орехов, залить 300 мл воды и прокипятить в течение 5 минут. Затем отвар процедить, остудить и принимать по 100 мл 3 р/сутки после еды.
- Настойка чистотела. Наполнить литровую банку высушенными частями растения и залить водкой. Дать настояться 2 недели, затем принимать по несколько капель 1 р/день, разбавив в небольшом количестве воды.
- Чай с семенами льна. Взять 30 г семян растения, смешать с 10 г лимонной цедры и 15 мл меда. Затем залить горячей водой и пить 3 р/день после приема пищи.

Для лечения гипотиреоза, вызванного йододефицитом, широко применяется цветная капуста. Для этого необходимо приобрести порошок растения в аптеке и употреблять его 1 раз в день на ночь по 1 чайной ложке, запив стаканом воды. Курс лечения – 2-4 недели.
Осложнения гипотиреоза
Осложнения гипотиреоза развиваются вследствие отсутствия лечения или тяжелого течения заболевания.
Гипотиреоз опасен, если он является врожденным или возникает во время беременности. В таких случаях повышается риск развития осложнений у новорожденного:
- Олигофрения – это психическое расстройство, вызванное структурным поражением головного мозга; клиническими признаками является снижение интеллекта, речевые, двигательные и эмоциональные расстройства.
- Кретинизм – врожденное заболевание эндокринной системы, характеризующееся задержкой физического и психомоторного развития, дисфункцией внутренних органов.
- Расстройство деятельности центральной нервной системы.
Помимо этого, в период вынашивания ребенка гипотиреоз может привести к самопроизвольному аборту (выкидышу).
У взрослых людей недостаточность щитовидной железы может привести к следующим последствиям:
- Расстройство работы системы кровообращения;
- Снижение половой функции, бесплодие;
- Снижение иммунных сил организма;
- Повышение риска развития онкологических заболеваний.
Но самым серьезным осложнением является гипотиреоидная кома.
Гипотиреоидная кома
Гипотиреоидной комой называется неотложное состояние, развивающееся из-за недостаточности щитовидной железы, протекающей в декомпенсированной стадии. Основной причиной этого осложнения является неадекватная или несвоевременная терапия. Провоцирующими факторами являются:
- Острые заболевания и состояния – инфекционные патологии, инфаркт миокарда или головного мозга, пневмония, внутреннее кровотечение;
- Расстройства метаболизма – уровень щитовидных гормонов резко снижается при гипогликемии, ацидозе, гипоксии, иногда – при сильном эмоциональном перенапряжении или приеме спиртных напитков;
- Прием препаратов – кому могут спровоцировать длительное употребление транквилизаторов, диуретиков, антигистаминных средств.
Предвестниками развития гипотиреоидной комы являются сухость кожных покровов, осиплость голоса, отеки конечностей. При развитии самой комы нарушается сознание, появляется заторможенность, сниженная реакция на внешние раздражители. Далее снижается температура тела, ЧДД, гемодинамические показатели.
В терминальной стадии наблюдается задержка мочи и кала с последующим неконтролируемым их выведением. При отсутствии оказания неотложной помощи нарастает гипотермия, гипоксия, гиперкапния.
Неотложная помощь при гипотиреоидной коме направлена на устранение метаболических расстройств, коррекцию дыхательной и сердечной недостаточности. Лечение осуществляется следующим образом:
- Гормональная терапия – назначение тиреоидных гормонов в совокупности с глюкокортикостероидами;
- Купирование гипогликемии – внутривенное введение глюкозы под контролем АД и диуреза;
- Коррекция дыхательной недостаточности – перевод на аппарат ИВЛ, кислородотерапия, введение дыхательных аналептиков;
- Коррекция недостаточности сердечной деятельности – введение сердечных гликозидов.
При развитии анемии производится переливание эритроцитарной массы. Для устранения гипотермии пациента накрывают одеялами; применение грелок не рекомендуется.
Профилактика
Полностью предотвратить развитие гипотиреоза невозможно. Однако можно значительно снизить риск его возникновения при помощи простых правил:
- Составить сбалансированный рацион, обогащенный минералами и витаминами, а также йодосодержащими продуктами;
- Избегать травм щитовидной железы, облучения шеи и верхней части грудной клетки;
- Своевременно лечить провоцирующие гипотиреоз заболевания (ожирение, эндемический зоб);
- Избегать чрезмерных физических и эмоциональных нагрузок.
Рекомендуется ежегодно проходить профилактические медицинские осмотры и регулярно сдавать анализ на уровень гормонов щитовидной железы.