Ночная тахикардия: причины, симптомы и лечение
(Последнее обновление: 05.10.2021)В норме число сердечных сокращений у человека находится в пределах 60-90 ударов за одну минуту. Ночная тахикардия – это одна из форм аритмии, которая характеризуется учащением пульса свыше 90 уд/мин в ночное время. Такое нарушение ритма может быть как физиологическим, так и патологическим.
В первом случае провоцирующими факторами тахикардии могут быть физические нагрузки, эмоциональное перенапряжение, злоупотребление кофеинсодержащими напитками. В то время как причинами патологической формы выступают различные заболевания сердечно-сосудистой, эндокринной и других систем.
Что такое ночная тахикардия
Ночной тахикардией называется учащение пульса более 90 уд/мин во сне. Если она возникает вследствие бессонницы или чрезмерного употребления кофе в вечернее время, то является вариантом нормы.
Если же тахикардия беспокоит регулярно без явных провоцирующих факторов, то это может быть симптомом каких-либо патологических процессов в организме.
Причины ночной тахикардии
Тахикардия во время сна имеет множество причин, которые условно можно разделить на физиологическую и патологическую группы. В первом случае причинами будут являться внешние факторы, воздействующие на человека, во втором – патологические состояния в организме.
Физиологические
Физиологическая тахикардия ночью – это естественная реакция организма на внешние раздражители. К таким провоцирующим факторам относят:
- Перенапряжение эмоционального плана;
- Чрезмерная физическая активность накануне сна;
- Вечернее употребление напитков, содержащих кофеин;
- Курение и употребление спиртных напитков;
- Прием некоторых лекарственных средств (глюкокортикостероидов, атропина и т.д.);
- Изменение климатических условий – повышение температуры или влажности воздуха.

Большую роль в возникновении ночной тахикардии играет нарушение режима сна, длительная бессонница.
Патологические
Ночная тахикардия также может возникать и вследствие различных заболеваний и состояний, требующих лечения. Среди них выделяют:
- Патологии сердечно-сосудистой системы (кардиосклероз, миокардиты, ночная гипертония, генетические аномалии);
- Эндокринологические заболевания (тиреотоксикоз, феохромоцитома);
- Психические патологии (неврозы, психозы);
- Активизация симпатической нервной системы в ночное время;
- Синдром сонных апноэ;
- Различные интоксикации;
- Расстройства электролитного баланса.
Рассмотрим подробнее, почему некоторые патологии приводят к развитию тахикардии ночью.
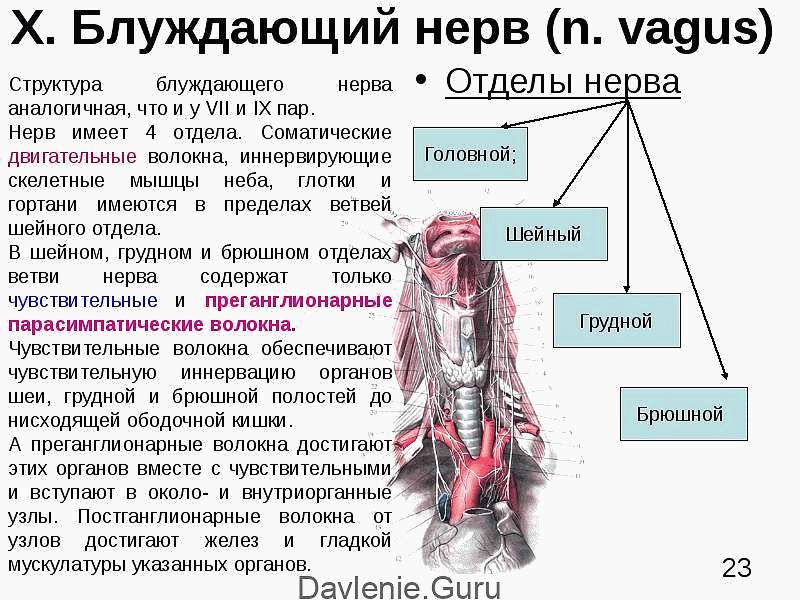
Снижение тонуса блуждающего нерва
Тахикардия ночью во время сна может быть следствием снижения активности блуждающего нерва, или вагуса, который является частью парасимпатической нервной системы. Она активизируется в ночное время и способствует некоторому снижению сердечных сокращений и артериального давления.
При снижении активности блуждающего нерва ночью происходит активизация симпатического отдела, который провоцирует:
- Учащение сердцебиения;
- Усиление сократимости сердца;
- Повышение артериального давления;
- Учащение дыхания;
- Повышение тонуса скелетных мышц.
К снижению тонуса блуждающего нерва во сне приводят генетические мутации, воспалительное поражение его волокон, эмоциональное перенапряжение.
Синдром ночных апноэ
Зачастую повышенный пульс ночью провоцирует апноэ сна – это расстройство функции дыхания, при котором происходит его остановка в период сна. Причинами такой патологии являются:
- Ожирение;
- Расстройства эндокринной системы;
- Частые стрессовые ситуации;
- Анатомические особенности (увеличенные миндалины или небный язычок, узкие носовые ходы).
Периодические эпизоды апноэ ночью вызывают гипоксию и гиперкапнию, которые дают сигнал головному мозгу проснуться. После пробуждения дыхание, как правило, восстанавливается.

Недостаток кислорода в ночное время провоцирует ускорение сердцебиения и увеличение сердечного выброса – возникает тахикардия ночью. Помимо этого у людей наблюдается храп, дневная сонливость.
У больных, страдающих сердечной патологией, происходит прогрессирование аритмии и сердечной недостаточности, возникновение приступов стенокардии.
Заболевания сердца
Наиболее часто тахикардию ночью вызывает ночная гипертония. Учащение сердцебиения во сне в данном случае носит компенсаторный характер – для транспортировки сердцем крови, поступающей в него с увеличенной силой, ему необходимо работать быстрее.
Основной причиной гипертензии в ночное время является недостаточная дозировка гипотензивных средств, принимаемых накануне сна. Однако выделяют случаи идиопатической ночной гипертонии.
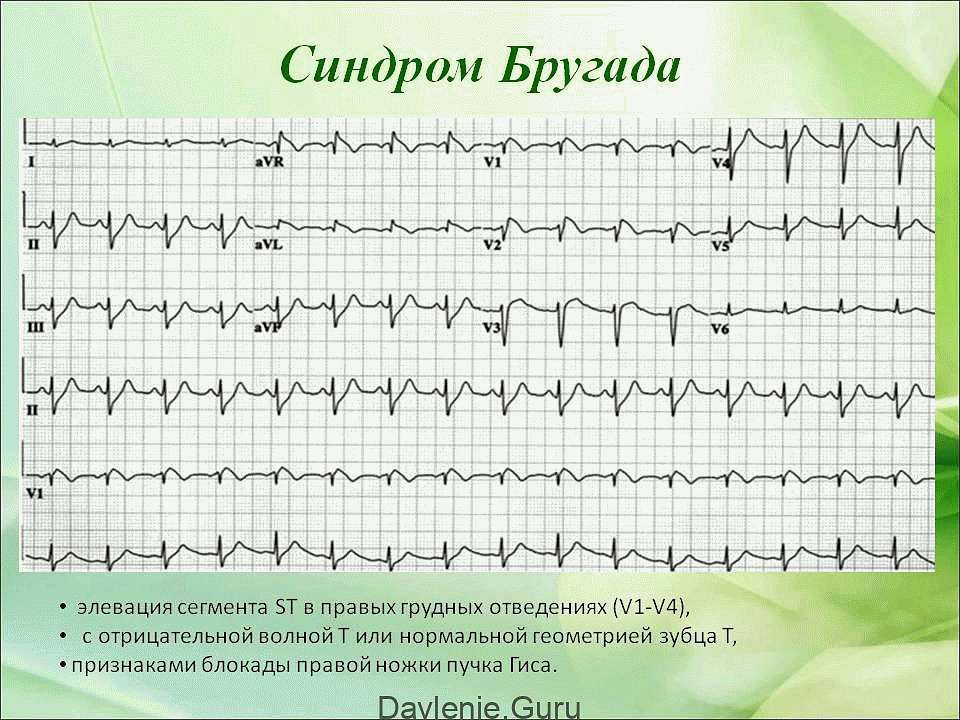
Следующей причиной, вследствие которой может развиться ночная тахикардия, является синдром Бругада – генетическая патология, характеризующаяся расстройством проводящей системы сердца. В данном случае учащенное сердцебиение в покое провоцирует сон или дневной отдых.
Кардиосклероз – это замещение миокарда сердца на соединительную ткань вследствие перенесенных инфарктов миокарда. Участки, поддавшиеся рубцеванию, нарушают нормальное сокращение кардиомиоцитов, ухудшают проведение по ним импульсов.
Миокардит – это воспалительное поражение миокарда, чаще всего имеющее инфекционную этиологию. Реже причиной является ревматическое поражение сердечной мышцы. Воспалительные процессы нарушают иннервацию клеток и проведение по ним электроимпульсов, приводя к тахикардии.
Эндокринные патологии
Тиреотоксикоз – это заболевание щитовидной железы, характеризующееся избыточной продукцией тиреоидных гормонов. Повышенное содержание в организме Т3 и Т4 нарушают метаболические процессы, приводя к развитию тахикардии в покое (в том числе и ночью).
Другими симптомами тиреотоксикоза являются раздражительность, снижение веса, тремор рук, повышенная потливость. Прогрессирование заболевания часто приводит к развитию тиреотоксического сердца – дистрофии, гипертрофии миокарда, кардиосклерозу и сердечной недостаточности.
Феохромоцитома – это одна из форм опухоли надпочечников, характеризующаяся патологическим разрастанием их ткани. Увеличение этих органов приводит к избыточной выработке адреналина, который учащает ЧСС. При этом возникает чувство страха, тремор конечностей, тошнота.

Клиническая картина
При приступах тахикардии ночью человек, как правило, резко просыпается. Возникают следующие признаки:
- Усиленное сердцебиение — является наиболее частым симптомом тахикардии во сне. Ощущение биения сердца возникает вследствие неравномерного тока крови и аномальной работы сердечной мышцы. По-другому такой признак называется пальпитацией.
- Учащение периферического пульса — частота пульса на периферии чаще всего проверяется на лучевой артерии. При ночных приступах тахикардии число пульса колеблется в пределах 90-150 уд/мин.
- Пульсация сонных артерий — визуальная пульсация сонных артерий происходит по причине повышения их тонуса и увеличения выброса крови в аорту. Пропальпировать высокий пульс на этих сосудах можно на линии шеи, образующейся между подбородком и мочкой уха.
- Одышка — чувство нехватки воздуха и учащение дыхания во время сна являются следствием гипоксии, которая развивается при приступе тахикардии. По этой же причине возникает и головокружение.
- Дискомфорт в области сердца — редко возникает у клинически здоровых людей и является следствием ишемии из-за нехватки кислорода сердечной мышце.

При наличии патологий сердца на фоне тахикардии могут возникать приступы стенокардии, синкопальные состояния, повышение артериального давления, кашель.
В ряде случаев тахикардии присущи вегетативные расстройства. К ним относят:
- Чувство страха, тревоги;
- Повышенная потливость;
- Тремор рук;
- Бледность кожи;
- Покалывание в пальцах.
Вегетативные нарушения чаще всего наблюдаются у женщин. Их выраженность зависит от их эмоционального состояния.
Диагностика
При появлении симптомов тахикардии во время сна рекомендуется обратиться к врачу. Специалист соберет всю необходимую информацию, а затем направит на дополнительные исследования.
Клиническая
Клиническая диагностика осуществляется лечащим врачом и включает в себя различные методы, которые будут представлены в таблице.
| Метод диагностики | Получаемая информация |
| Жалобы |
|
| Анамнез жизни |
|
| Анамнез заболевания |
|
| Оценка общего состояния |
|
| Оценка систем организма |
|
Дополнительная
Дополнительная диагностика включает в себя ряд лабораторных и инструментальных исследований.
Лабораторные методы подразумевают различные анализы крови:
- Общий анализ крови – проводится для диагностики фоновых патологий (анемии, воспалительных явлений);
- Биохимическое исследование крови – назначается для диагностики заболеваний сосудов, печени, почек и т.д;
- Анализ крови на уровень гормонов – осуществляется для диагностики патологии надпочечников, щитовидной железы;
- Ионограмма – исследование крови, показывающие содержание в ней микроэлементов.
Подготовка к сдаче анализов крови включает в себя следующие правила:
- Кровь сдается натощак в утреннее время;
- Отказ от приема лекарственных средств накануне анализа (этот пункт согласовывается с врачом);
- Отказ от употребления алкоголя за 48 часов до исследования;
- Отказ от табакокурения за 3 часа до исследования;
- Избегание эмоциональных или физических перегрузок за сутки до сдачи анализа.
Также перед сдачей крови нежелательно проходить инструментальные исследования, осуществлять физиотерапевтические процедуры. Это может повлиять на изменение уровня некоторых показателей.
Основными инструментальными методами диагностики тахикардии являются:
- Электрокардиограмма (ЭКГ) — это исследование, регистрирующее электрическую активность сердца. Суть метода заключается в наложении электродов на конечности и грудную клетку, после чего на специальной пленке регистрируются зубцы, отражающие проведение электроимпульсов. Признаками тахикардии на ЭКГ является укорочение интервалов P-P и R-R; синусовый ритм, как правило, сохраняется.
- Холтеровское мониторирование — этот метод также исследует электрическую активность сердца, но регистрация кардиограммы происходит непрерывно в течение суток. Исследование проводится при помощи наложения электродов и постоянной регистрации ЭКГ при помощи портативного аппарата. Во время исследования пациент должен помечать в специальный дневник физические, эмоциональные нагрузки, время отдыха и приема пищи. Это позволяет судить о связи тахикардии с внешними факторами.
- УЗИ сердца — ультразвуковое исследование сердца назначается для диагностики каких-либо органических поражений сердца – врожденных и приобретенных пороков, гипертрофии, кардиосклероза и т.д.
- Электрофизиологическое исследование (ЭФИ) сердца — суть метода заключается в подаче физиологических доз тока в сердце, провоцируя искомые заболевания и регистрируя их на ЭКГ. ЭФИ может проводиться как через введение электрода в пищевод, так и через крупные сосуды.
Лечение
Основой терапии ночной тахикардии являются лекарственные средства. Также широкое применение нашли и методы традиционной медицины.
Медикаментозное
Медикаментозная терапия направлена на лечение основного заболевания, предупреждение возникновения новых приступов, а также профилактику возможных осложнений.
Если ночная тахикардия возникает вследствие артериальной гипертензии, необходимо скорректировать подходящую гипотензивную терапию. Если человек принимает какие-либо препараты, то специалист увеличивает дозировку вечернего приема.
В случае отсутствия гипотензивной терапии врач назначает следующие препараты:
- Ингибиторы АПФ (Эналаприл, «Энап» 2,5-5 мг 1 раз в сутки) или блокаторы рецепторов ангиотензина (Лозартан, «Лозап» 50 мг 1 раз в сутки).
- При необходимости добавляются диуретики (Индапамид, «Индап» 2,5 мг 1 раз в сутки).

Если тахикардию в ночное время провоцируют психические расстройства (неврозы, депрессия), показано назначение седативных средств:
- Синтетические препараты – «Афобазол» 30 мг 3 раза в день, «Грандаксин» по 50 мг 2-3 раза в сутки;
- Растительные препараты – «Ново-пассит» по 1 т. 3 раза в день, «Дормиплант», по 1 т. 2 раза в день, «Персен» по 2 т. 2-3 раза в день.

Если нарушение ритма возникает на фоне сонных апноэ, рекомендуется нормализовать вес, спать в положении на боку, проконсультироваться у ЛОР-врача. Хороший эффект достигается использованием специальных приспособлений, препятствующих перекрытие просвета дыхательных путей и храпу.
Для предупреждения возникновения новых приступов назначаются следующие медикаменты:
- Бета-блокаторы (Бисопролол 2,5-5 мг в сутки, Метопролол 50-100 мг 2 раза в сутки) – блокируют рецепторы, отвечающие за восприимчивость к адреналину;
- Блокаторы кальциевых каналов (Дилтиазем – 90 мг 2 раза в сутки, Верапамил 40-80 мг 3 раза в сутки) – блокируют ионные каналы, предотвращая учащение ЧСС.

Для профилактики тромбообразования назначают лекарства из группы антиагрегантов («Аспирин кардио», «Тромбо асс»); в случае повышенного холестерина показан прием статинов (Аторвастатин, «Липримар»).
Народные средства
Справиться с ночной тахикардией можно и при помощи методов традиционной медицины. Рассмотрим подробнее рецепты приготовления некоторых из них.
- Настой корня валерианы и травы пустырника.
Взять по 100 г каждого растения, залить 300 мл кипятка и настоять в течение 60 минут. Затем остудить, процедить и пить по 100 мл 3 раза в день. Принимать настой рекомендуется курсом в течение 1 месяца. - Настой из травы мяты, ромашки и плодов тмина.
Взять по 5 г каждого сырья, измельчить и залить 200 мл горячей воды. Настоять в течение часа и употреблять перед сном в течение трех недель. - Чай с боярышником и шиповником.
Взять чайную ложку зеленого чая, по столовой ложке плодов шиповника и боярышника. Ингредиенты смешать, залить 0,5л кипятка и настоять в течение получаса. Принимать 2 раза в сутки в течение 20 дней. - Орехи с медом.
Взять грецкий орех, измельчить и смешать с одной столовой ложкой меда и соком дольки лимона. Смесь принимать внутрь, запив небольшим количеством воды перед сном. - Настойка мелиссы.
Взять 100 г высушенного сырья и залить стаканом 40% спирта или водки. Настоять 10 дней и принимать несколько раз в сутки по 5 мл, предварительно разведя в 50 мл воды. - Настойка зюзника.
Взять банку объемом 500 мл, наполовину заполнить высушенной травой зюзника и залить 40% спиртом или водкой. Дать настояться три недели. Затем процедить и принимать по 20 капель в разведении с водой 2 раза в день месячным курсом. - Настой цветов белой ивы.
Взять цветы растения (10 г), залить 200 мл кипятка и настоять в течение часа. Затем процедить и употреблять по четверти стакана 4 раза в день.

Народные рецепты рекомендуется принимать совместно с назначенной лекарственной терапией.
Профилактика
Чтобы предупредить развитие тахикардии или сделать реже ее ночные приступы, необходимо соблюдать следующие правила:
- Ограничить физические нагрузки в вечернее время;
- Избегать стрессовых ситуаций в течение дня;
- Уменьшить вечернее времяпрепровождение за телевизором или компьютером;
- Исключить употребление кофеинсодержащих и спиртных напитков;
- Отказаться от тяжелого ужина, перекусов перед сном.
Наравне с исключением вышеперечисленных факторов, необходимо:
- Контролировать массу тела;
- Рационально питаться (исключить жирную, жареную пищу, есть часто и помалу);
- Заниматься активными видами деятельности (плаванием, лыжней, настольным теннисом), при наличии
- Противопоказаний к спорту ежедневно гулять, заниматься скандинавской ходьбой;
- При повышении эмоциональной лабильности тренировать нервную систему при помощи йоги, медитации.
Людям, имеющим заболевания сердца, рекомендуется ежедневно контролировать уровень АД и ЧСС, регулярно посещать профилактические медицинские осмотры.
Возможные осложнения тахикардии во сне
Редкие приступы тахикардии, сопровождающиеся тусклой клинической картиной, практически никак не сказываются на работе организма. Однако часто возникающее нарушение ритма чревато развитием гипоксии, ишемии или расстройством кровообращения в отдельных органах.
Часто рецидивирующая тахикардия во сне может привести к следующим последствиям:
- Ишемия сердечной мышцы, имеющая обратимый (приступ стенокардии) или необратимый (инфаркт миокарда) характер;
- Острое нарушение мозгового кровообращения (инсульт или транзиторные ишемические атаки);
- Острая сердечная недостаточность (сердечная астма или отек легких);
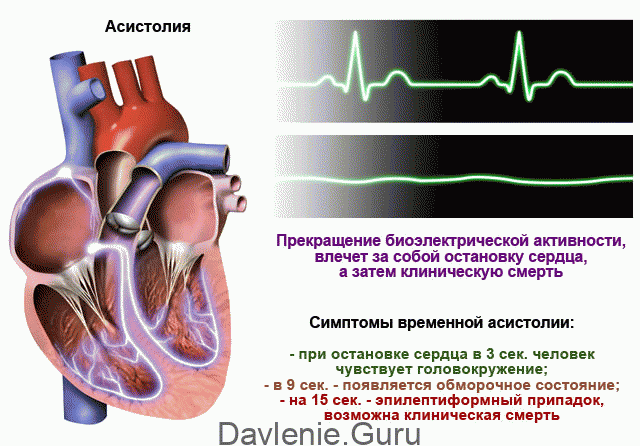
- При желудочковой тахикардии – фибрилляция желудочков с последующей асистолией.
Помимо этого, прогрессирующая тахикардия при отсутствии лечения может привести к хронической сердечной недостаточности, которая проявляется одышкой, отеками конечностей, тяжестью в области печени.